#10 « Est-ce que c’est dangereux ? J’ai des trous de mémoire. Est-ce que je risque un AVC ou une démence ? »
Le pronostic des migraines et l’indication d’examens complémentaires
La migraine n’est pas létale et ne réduit pas la longévité. Avec l’âge, elle a plutôt tendance à s’améliorer, voire à disparaître notamment chez les femmes après la ménopause (voy. Fig. 35). La migraine avec aura souvent ne suit pas cette règle d’amélioration avec l’âge. En effet, il n’est pas rare que des auras dites « acéphalalgiques » (sans céphalée) persistent jusqu’à l’âge de 80 ou 90 ans (Wijman et al., 1998).
La migraine peut perturber les fonctions cognitives (mémoire, attention, concentration). Pendant une crise intense, cette perturbation est la règle. En dehors des crises, elle peut se marquer de façon plus discrète, notamment par des troubles de l’attention visuelle. En examinant à intervalles réguliers des enfants à partir de l’âge de 7 ans jusqu’à l’âge adulte, des chercheurs néozélandais et hollandais ont constaté que, globalement, les migraineux ont plus de difficultés scolaires et atteignent moins souvent le même niveau d’études supérieures que les non-migraineux.
Les sujets souffrant de céphalées de tension n’ont pas ce handicap de cursus académique (Waldie et al., 2002). Il est possible qu’il soit dû aux particularités du fonctionnement cérébral des migraineux entre les crises (voy. infra, # 11), en plus de la perturbation de leurs activités scolaires par des crises fréquentes qui peuvent conduire au décrochage scolaire. Certaines études suggèrent que les migraineux pourraient développer plus souvent que les non-migraineux une démence sénile (Alzheimer) (Kostev et al., 2019), mais ceci n’est pas confirmé dans une enquête récente (George et al., 2020).
Le principal souci pour certains migraineux est le risque de complications vasculaires.
Il arrive que pendant une crise de migraine avec aura, une femme jeune présente un infarctus migraineux, c’est-à-dire une nécrose d’une partie du cerveau, généralement dans la région postérieure (occipitale), dû directement à la crise elle-même. C’est un accident très exceptionnel. Il faut distinguer l’infarctus migraineux de l’infarctus cérébral dû à une thrombose d’une artère ou à une embolie cérébrale qui survient en dehors d’une crise (Fig. 47).
L’embolie cérébrale est un fragment de sang coagulé qui provient le plus souvent du cœur à partir d’un caillot plus gros qui s’y est formé à cause d’un trouble du rythme cardiaque appelé « fibrillation auriculaire ». Plus rarement, il s’agit d’une embolie provenant d’une thrombose veineuse profonde (thrombophlébite) des membres inférieurs qui pénètre dans le cerveau à cause d’une non-fermeture du foramen ovale (« trou de Botal ») entre les deux oreillettes du cœur. On trouve un foramen ovale perméable chez 45 % des migraineux avec aura, contre 25 % chez les migraineux sans aura ou les non-migraineux.
Les cardiologues peuvent fermer un foramen ovale perméable par cathétérisme endovasculaire. D’après la plupart des études qui s’y sont intéressées, cette intervention, qui n’est pas tout à fait sans risque, n’est pas indiquée chez les migraineux, sauf s’ils ont présenté une embolie cérébrale et dans certains cas de migraine avec auras fréquentes et un foramen ovale largement ouvert (Schoenen et al., 2006 ; Schwedt et Schoenen, 2011).
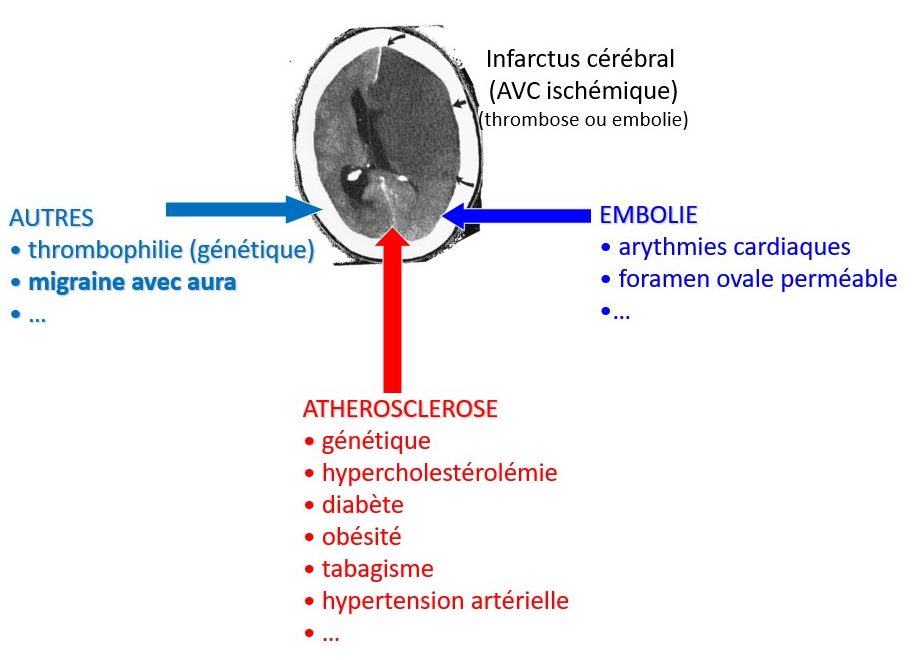
Les thromboses d’artères, par exemple cérébrales, sont favorisées par des facteurs de risque vasculaire comme l’augmentation du « mauvais » cholestérol (LDL), le diabète, l’hypertension artérielle, l’excès pondéral, le tabagisme et les antécédents familiaux (Fig. 47).
Plusieurs études, dont la célèbre Women’s Health Study américaine, ont montré que la migraine avec aura est le facteur de risque de thrombose cérébrale le plus fréquent chez les femmes avant l’âge de 50 ans, bien plus que les autres facteurs de risque vasculaire. Alors que la migraine sans aura et la migraine avec aura chez les hommes (Physician’s Health Study) ne l’augmentent pas, ce risque relatif est multiplié par deux chez les femmes qui souffrent de migraine avec aura par comparaison à des non-migraineuses, par quatre si elles prennent une pilule contraceptive contenant des œstrogènes, par dix si elles fument et par dix-sept si elles fument et prennent la pilule (Schürks et al., 2009 ; Kurth et al., 2020) (Fig. 48).
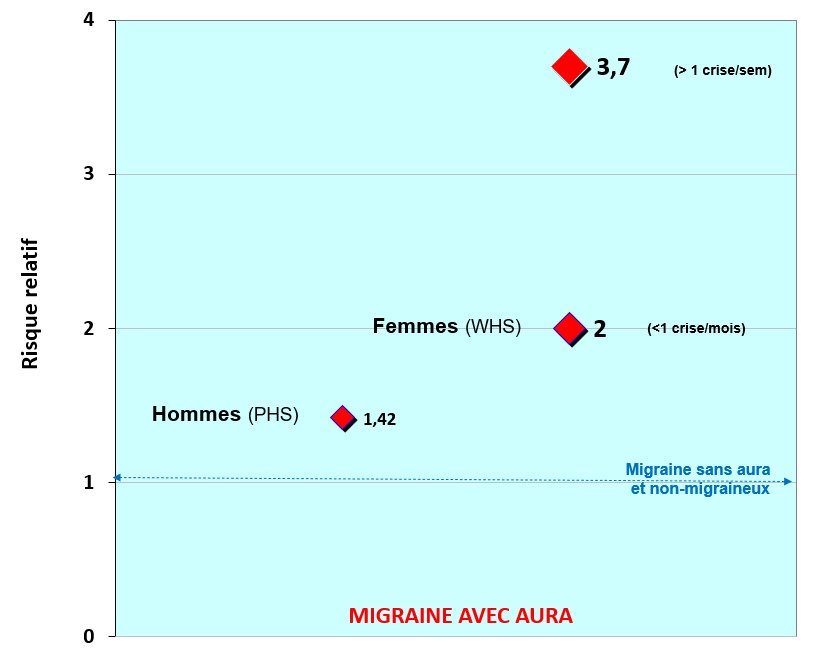
Le risque d’AVC ischémique dû à une thrombose cérébrale dans la migraine avec aura semble augmenter avec la fréquence des crises. Le risque absolu de quatre thromboses cérébrales supplémentaires par an et par 100.000 femmes dues à la migraine avec aura n’est pas spectaculaire, car les femmes jeunes font peu d’AVC, mais il le devient en cas de prise de pilules œstro-progestatives (12 AVC supplémentaires) et encore plus s’il s’y ajoute un tabagisme (68 cas supplémentaires) (Kurth et Diener, 2006) (Fig. 49).
L’influence de la pilule sur le risque vasculaire de la migraine est donc un élément important dont on doit tenir compte dans la prise en charge thérapeutique des migraineuses (voy. infra, ## 12 et 13.6). Ceci dit, il faut savoir que la grossesse et le post-partum comportent aussi un risque vasculaire non négligeable.
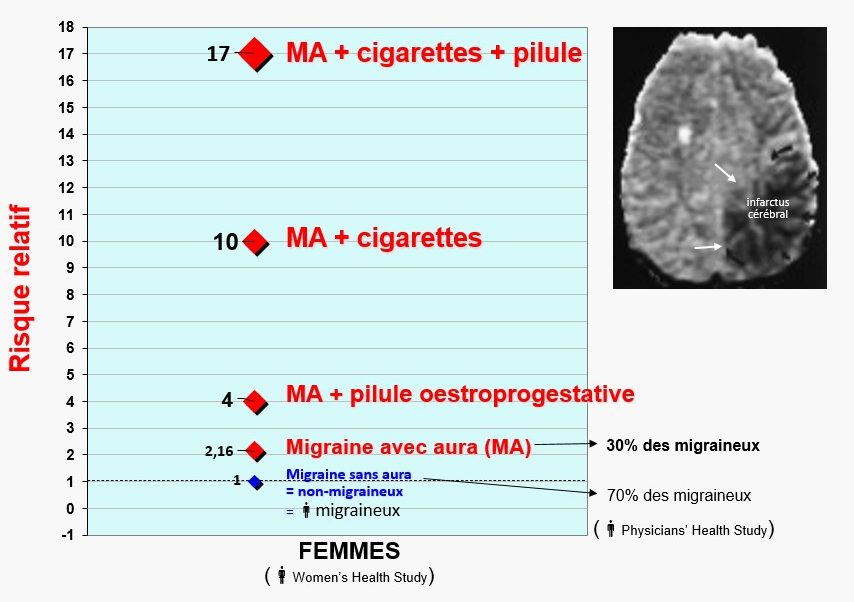
Figure 49 : Thromboses cérébrales supplémentaires dues à la migraine
Le risque d’AVC ischémique n’est pas le seul risque vasculaire associé à la migraine avec aura. L’incidence de l’infarctus du myocarde est également augmentée, quoique dans une moindre mesure (Kurth et al., 2016) (Fig. 50).
Malheureusement pour les migraineux avec aura, nous avons montré dans une étude récente sur un échantillon de la population wallonne que leur maladie (mais non la migraine sans aura) augmente par 3,5 la probabilité de présenter un syndrome métabolique qui combine obésité abdominale, hypercholestérolémie et hyperglycémie, et est un facteur de risque vasculaire majeur (Streel et al., 2017).
Ceci souligne la nécessité d’une prise en charge multidisciplinaire des sujets atteints de migraine avec aura pour réduire au maximum les autres facteurs de risque vasculaire par des mesures adéquates.
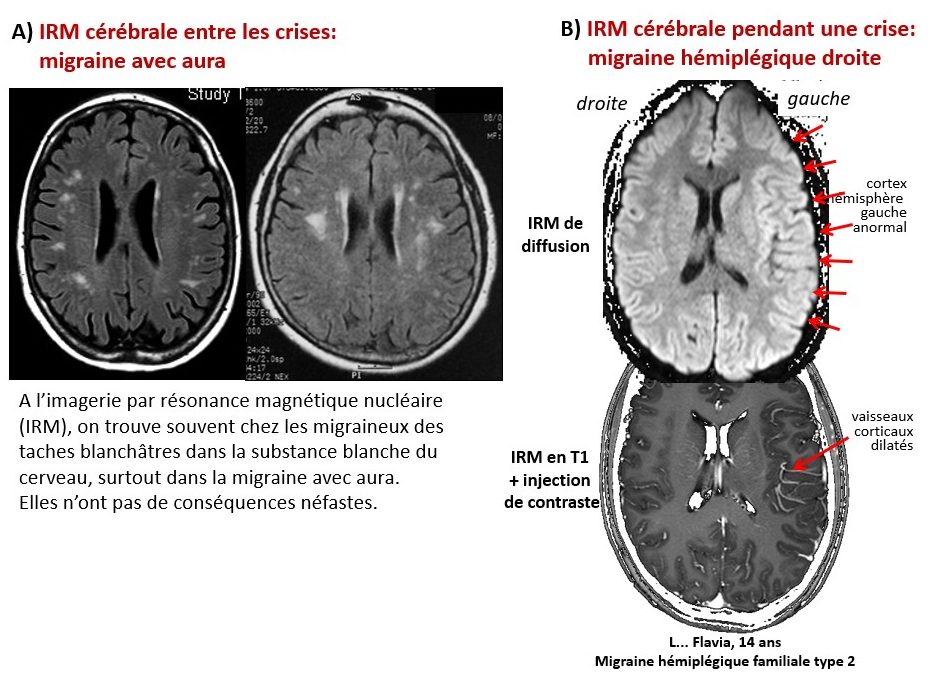
La découverte d’anomalies de la substance blanche du cerveau à l’IRM cérébrale (taches blanches) est fréquente chez les migraineux, sans qu’il n’y ait de relation établie avec le risque d’AVC ischémique (Fig. 51A). Ces taches ne doivent pas être confondues avec les lésions démyélinisantes de la sclérose en plaques. Elles sont retrouvées dans les deux formes de migraine, mais prédominent nettement dans la migraine avec aura où elles augmentent en nombre avec la fréquence des crises et avec l’âge.
Leur signification n’est pas claire, mais elles n’ont pas de conséquences péjoratives connues. Lorsque ces anomalies de la substance blanche sont très étendues et confluentes, il faut envisager le diagnostic de CADASIL, une maladie génétique de la paroi des petits vaisseaux qui cause des crises de migraine à l’âge jeune, puis éventuellement des thromboses cérébrales et une démence à l’âge avancé.
L’imagerie morphologique du cerveau (CT scan, IRM) est par ailleurs normale dans les migraines avec ou sans aura, même pendant une crise. Dans la migraine hémiplégique familiale (MHF), par contre, l’IRM cérébrale montre pendant la crise des anomalies du cortex cérébral (Fig. 51B) du côté opposé à l’hémiplégie dues aux changements tissulaires et vasculaires entraînés par le processus pathologique responsable de la crise (voy. infra, # 11).
Une autre complication vasculaire rare chez les migraineux est l’hémodissection des artères carotides et/ou vertébrales qui irriguent le cerveau et/ou le tronc cérébral et le cervelet. Il s’agit d’une pénétration de sang dans la paroi des artères, ce qui en rétrécit la lumière et peut provoquer une thrombose.
L’hémodissection est favorisée par une fragilité du tissu conjonctif de la paroi vasculaire, comme on la trouve dans le syndrome d’Ehlers-Danlos qui est souvent comorbide avec la migraine (Bendik et al., 2011) (voy. Fig. 42).
Elle peut être provoquée par des manipulations et tractions de la nuque, traitements qu’il est prudent de proscrire chez les migraineux.

