#21 « Est-ce qu’il y a aussi un traitement pour les AVF de mon homme et la céphalée de tension de ma fille ? »
Traitements des autres céphalées primaires… en bref
Pour terminer, mentionnons brièvement les traitements des autres céphalées primaires.
Pour les crises d’algies vasculaires de la face (AVF ou cluster headache) (Fig. 103), le traitement le plus efficace est l’injection sous-cutanée de sumatriptan (Imitrex®) par auto-injecteur qui supprime la douleur en 5-10 minutes dans près de 90 % des cas. Vu son prix élevé, certains patients ne s’injectent que la moitié de la dose commercialisée de 6 mg d’Imitrex® en utilisant un procédé qui s’est fait connaître via les réseaux sociaux.
L’inhalation d’oxygène pur par masque (12-15 l/min) est efficace 6-7 fois sur 10 en 15-20 minutes, mais la douleur peut resurgir après quelques dizaines de minutes. L’avantage de l’oxygène est l’absence d’effets secondaires, son désavantage, les contraintes de l’équipement encombrant. Les autres traitements parfois utiles pour la crise sont le zolmitriptan (Zomig®) en spray nasal, un spray nasal de lidocaïne (Xylocaïne®) 9 %, et, dans une moindre mesure, les antalgiques ou le cannabidiol.
L’application intranasale de liquide de Bonain pour inhiber le ganglion sphéno-palatin est un traitement obsolète des crises d’AVF qui, en cas d’utilisation exagérée, peut provoquer une nécrose du nez, comme illustré chez un patient dans la figure 103.
Pour interrompre la période de crises d’AVF (Fig. 103), l’infiltration sous-occipitale d’un corticoïde et d’un anesthésique local est très performante, puisqu’elle y réussit dans 50 % des cas dans les jours qui suivent la 1re injection, et dans 70 % après une 2e injection (Ambrosini et al., 2005).
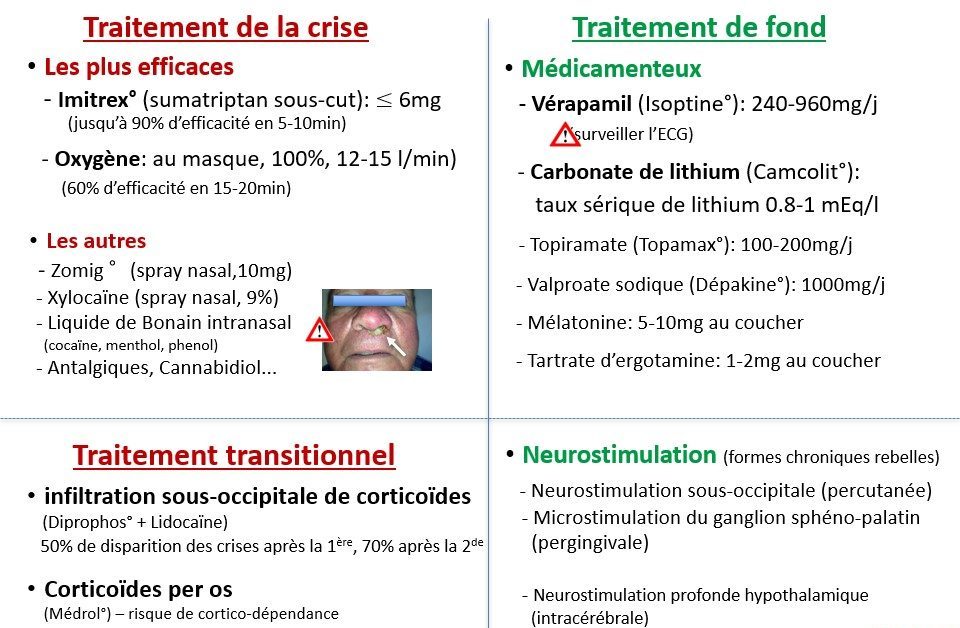
Les corticoïdes par voie orale peuvent avoir le même effet, mais les crises réapparaissent souvent lorsqu’on réduit leur dose pour les interrompre, ce qui peut entraîner une cortico-dépendance avec son cortège de complications métaboliques. Si la rémission n’est pas obtenue après infiltration(s) sous-occipitale(s), le vérapamil (Isoptine®, Lodixal®) est le médicament de 1er choix, mais la dose nécessaire peut être élevée et provoquer des effets secondaires cardiaques, des œdèmes et une constipation. En cas d’échec, on peut associer à l’Isoptine® du carbonate de lithium (Camcolit®), dont la dose doit être ajustée pour obtenir un taux sanguin de lithium compris entre 0,8 et 1 mEq/l.
Après traitement prolongé, le carbonate de lithium peut induire un tremblement, une diminution de sodium dans le sang et un dysfonctionnement de la thyroïde. Une alternative est le topiramate (Topamax®) dont les effets secondaires ont été décrits au # 13.4, mais qui semble mieux toléré par les patients atteints d’AVF que par les migraineux. Les patients qui ont exclusivement des crises nocturnes peuvent être aidés par la prise de tartrate d’ergotamine au coucher.
Dans le cluster headache chronique (voy. supra, # 7), où le sujet n’a plus de périodes de rémission dignes de ce nom, il arrive que tous les traitements médicamenteux, sauf les traitements de crise, perdent leur efficacité. On peut alors envisager un procédé de neurostimulation implantable extracrânien, comme l’implantation percutanée d’une électrode de stimulation sous-occipitale (Magis et al., 2011) ou l’introduction pergingivale d’un microstimulateur du ganglion sphéno-palatin (Schoenen et al., 2013), mais ces techniques ne sont pas remboursées et nécessitent dès lors une intervention exceptionnelle du Fonds de solidarité.
Les bons résultats atteignent 50-60 %, ce qui est appréciable chez des patients désespérés. Des lésions de radiofréquence du ganglion sphéno-palatin ou des injections autour de ce ganglion de toxine botulique sont d’autres traitements prometteurs, de même que des perfusions intraveineuses de kétamine. En dernier recours, une implantation d’électrodes de stimulation intracérébrales dans l’hypothalamus est possible dans des centres où elle est toujours pratiquée malgré le risque d’hémorragie intracérébrale (Schoenen et al., 2005).
Les céphalées de tension (voy. supra, # 7), si elles ne sont pas fréquentes, ne nécessitent rien de plus qu’un traitement symptomatique antalgique. En l’absence de contrindications gastrique ou rénale, il faut privilégier un AINS, comme l’ibuprofène, car il est plus efficace que l’aspirine ou le paracétamol et induit moins facilement des céphalées chroniques avec surconsommation d’antalgiques (CSA) (voy. supra, # 13.4.4). Les associations comprenant de la caféine et/ou de la codéine sont certes plus efficaces dans l’immédiat, mais risquées à la longue parce qu’elles provoquent rapidement des CSA (Fig. 104).

Les céphalées de tension chroniques ou très fréquentes sont invalidantes et demandent une prise en charge soutenue. Les traitements cognitivo-comportementaux, de gestion du stress et/ou de médecine physique sont ici des premiers choix, alors qu’ils sont souvent des adjuvants dans les migraines (voy. supra, # 13.5.2). Les tricycliques, comme l’amitriptyline (Rédomex®), la nortriptyline (Nortrilen®) ou la clomipramine (Anafranil®), anciennement utilisés comme antidépresseurs, sont parmi les seuls médicaments ayant parfois une certaine efficacité ; d’autres sont la tizanidine (Sirdalud®), un antispastique, ou le magnésium à dose élevée.
Ces différents traitements ciblent des aspects physiopathologiques connus des céphalées de tension chroniques au niveau musculo-tendineux (contractures, sensibilisation myo-fasciale…) ou dans le système nerveux central (sensibilisation des voies nerveuses conduisant la douleur au cerveau et/ou contrôle déficient de ces voies par les centres antalgiques du tronc cérébral et du cerveau limbique) (Fig. 105). Quelle que soit la stratégie choisie, les céphalées de tension chroniques sont difficiles à soigner, notamment à cause de leur comorbidité avec des troubles anxio-dépressifs ou la fibromyalgie, et nécessitent souvent une approche multidisciplinaire (Schoenen et Olesen, 1993).
Figure 105 : Céphalées de tension: traitements de fond et cibles physiopathologiques
Pour la névralgie du trijumeau, la carbamazépine (Tégrétol®) est le traitement de premier choix, mais d’autres options sont l’oxcarbazapine (Trileptal®), la prégabaline (Lyrica®) ou le baclofène (Liorésal®). Si les médicaments ne sont pas suffisamment efficaces ou mal tolérés, d’autres traitements sont possibles, comme par exemple la décompression vasculaire du nerf trijumeau par voie chirurgicale (« opération de Janetta »), son irradiation focale (« radiochirurgie par gamma knife ») ou sa thermocoagulation percutanée (Schoenen et al., 2011).

