#16 « Vous êtes mon dernier espoir ! Je suis à bout ! »
Migraine chronique et surconsommation des médicaments de crise
La migraine chronique est la forme la plus invalidante de migraine. Elle nécessite, si possible, une approche multidisciplinaire et il faut avant tout essayer de la prévenir en évitant ou en traitant les facteurs qui favorisent son développement dont le plus fréquent est la surconsommation des médicaments de la crise (voy. Fig. 23) (Fig. 87) (Paemeleire et al., 2015).
Figure 87 : La migraine chronique
Les migraineux qui ont la charge génétique la plus importante ont le risque le plus grand d’évoluer d’une migraine épisodique vers une migraine chronique, car chez eux, les crises sont les plus fréquentes et les plus sévères. Pour éviter cette évolution, il faut respecter trois règles :
- fixer la limite du nombre mensuel de jours de prise de médicaments de crise (6-8 jours/mois pour les antalgiques et les triptans ; 8-10 jours/mois pour les anti-inflammatoires qu’il faut préférer aux antalgiques) ;
- trouver un traitement de fond efficace si la migraine est sévère (voy. Fig. 36) ;
- éviter/traiter les facteurs aggravants (mauvaise hygiène de vie, caféisme exagéré, traitements par œstrogènes…) dont la comorbidité (dépression, anxiété, fibromyalgie…) (Fig. 87).
La transformation en migraine chronique à cause d’une surconsommation d’antalgiques et/ou de triptans (« céphalées chronicisées par surconsommation d’antalgiques » – CSA) ne survient que dans un sous-groupe de migraineux et pourrait, elle aussi, être favorisée par une prédisposition génétique.
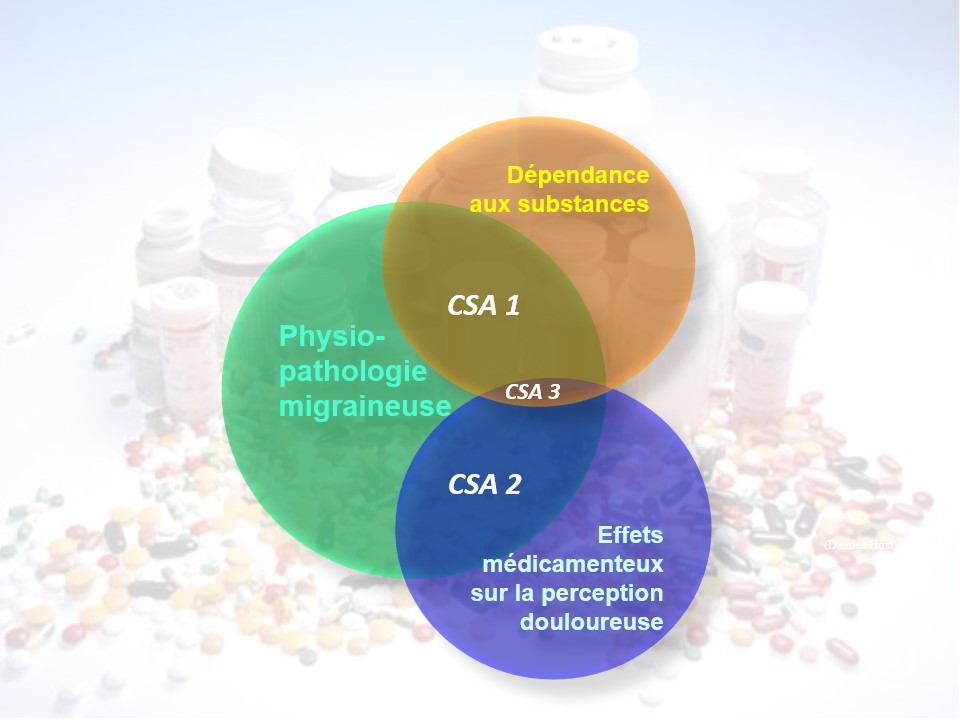
Les mécanismes sous-jacents relèvent de la physiopathologie migraineuse, d’effets médicamenteux sur la transmission centrale des messages douloureux et de leur contrôle, et, pour certains sujets, de la propension à développer une dépendance aux substances (toxicophilie) (Fumal et al., 2006).
L’interaction entre ces trois facteurs varie entre patients et permet de définir au moins trois sous-groupes différents (Fig. 88).
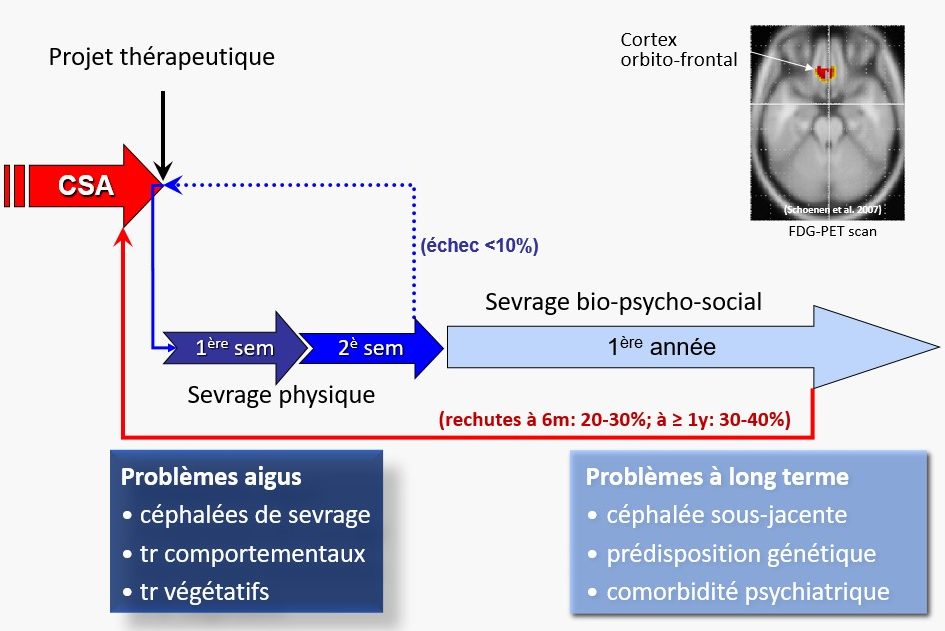
La stratégie que nous utilisons pour toutes les CSA est montrée dans la figure 89 : sevrage immédiat des antalgiques parallèlement à l’instauration d’un traitement préventif et d’un traitement destiné à prévenir des symptômes de sevrage (voy. Fig. 23).
Seuls les anti-inflammatoires et les triptans sont autorisés pour traiter les crises, mais à une fréquence maximale de deux jours par semaine. Un soutien psychologique par le(s) soignant(s), mais aussi par les proches de la famille, est nécessaire pour réussir le sevrage.
Des thérapies cognitivo-comportementales ou de médecine physique (voy. infra, # 13.5) peuvent être combinées au traitement médicamenteux, surtout s’il y a une composante de céphalées de tension et une mauvaise gestion du stress.
Dans moins de 5 % des cas, le sevrage nécessite une hospitalisation (éventuellement en hôpital de jour) d’environ une semaine avec perfusions de clomipramine (Anafranil®), avant tout pour les patients qui surconsomment des antalgiques comprenant des opioïdes, ont échoué à une tentative de sevrage antérieure ou sont socialement isolés.

La dépendance physique aux antalgiques dure une ou deux semaines et pendant cette phase, seul un patient sur dix échoue au sevrage. La dépendance bio-psycho-sociale peut prendre beaucoup plus de temps et dépend du type de céphalée initial, mais aussi de la comorbidité psychologique.
À six mois, 20-30 % des patients avaient recommencé le cercle vicieux de la surconsommation d’antalgiques, après un an ils étaient 30-40 % dans une étude que nous avions faite il y a quelques années (Fig. 90) (Schoenen et al., 1989).
# bref. La migraine dite « chronique » est la plus invalidante et la plus difficile à traiter. Si elle s’accompagne d’une surconsommation d’antidouleurs, un sevrage médicamenteux doit accompagner la mise en route du traitement préventif. Les médicaments préventifs sont peu efficaces, sauf les anticorps monoclonaux bloquant le CGRP ou son récepteur. Des injections péricrâniennes de toxine botulique sont parfois utiles, mais une prise en charge multidisciplinaire est souvent nécessaire.

