#20 « Je suis un cas compliqué ! Quel est le meilleur traitement ? »
Résumé des traitements antimigraineux et exemple clinique
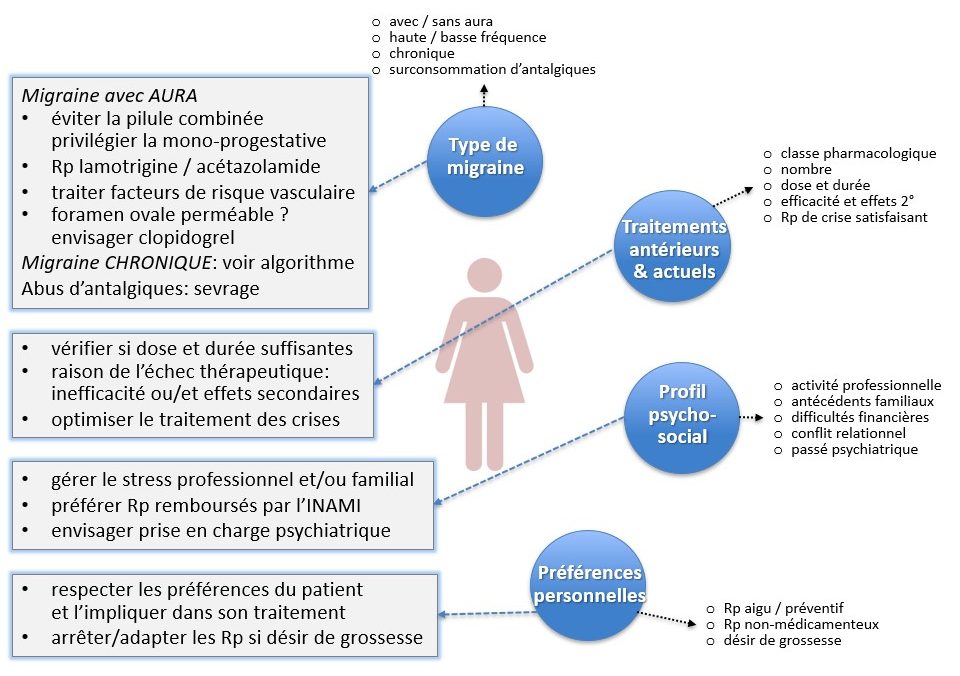
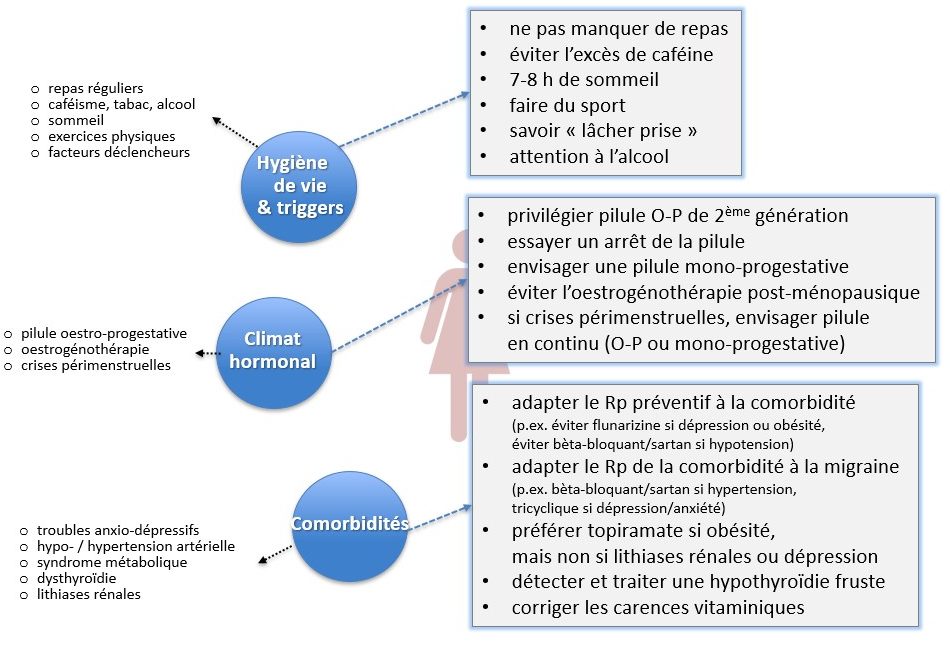
Il existe donc tout un arsenal de traitements antimigraineux différents, parmi lesquels le praticien doit choisir avec son patient celui qui est le mieux adapté au profil de l’individu. Comme déjà indiqué, ce dernier comporte plusieurs facettes dont chacune peut avoir un poids différent d’un individu à l’autre. La figure 98 montre des stratégies thérapeutiques possibles selon le type de migraine, les traitements antérieurs, le profil psycho-social et les préférences personnelles ; la figure 99 en illustre en tenant compte du style de vie, du climat hormonal et des comorbidités.
Les comorbidités nécessitent le plus souvent des ajustements thérapeutiques spécifiques à chaque migraineux. La figure 100 montre un cas de figure non exceptionnel d’une femme âgée de 40 ans qui souffre d’une maladie migraineuse avec crises de migraine sans aura, les plus fréquentes, mais aussi crises avec aura, et qui cumule une hypertension artérielle, une dépression, une obésité et une hypercholestérolémie. De plus, elle prend une pilule contraceptive œstro-progestative, fume un paquet de cigarettes par jour et est porteuse d’un foramen ovale perméable.
Il est indispensable de lui trouver un traitement antimigraineux de fond efficace : le topiramate est un candidat possible, car il est le seul antimigraineux qui diminue l’appétit, mais les Ac monoclonaux bloquant le CGRP serait aussi un bon choix, quand ils seront accessibles.
Pour l’hypertension artérielle, le choix d’un médicament qui possède également des propriétés antimigraineuses, comme le candésartan, s’impose et pour la dépression un antidépresseur qui n’aggrave pas la migraine ou même peut l’améliorer. Comme la surconsommation d’antalgiques aggrave la migraine, même s’ils sont pris pour une autre douleur, il est essentiel chez cette patiente de traiter les lombalgies par des moyens physiques (kinésithérapie, école du dos) pour réduire ses besoins en antalgiques.
Vu les facteurs de risque cardio-vasculaire qu’elle cumule, la pilule œstro-progestative est contrindiquée et doit être remplacée par un autre moyen anticonceptionnel. Il va de soi qu’il faut aussi l’encourager à se sevrer du tabagisme et à perdre du poids. Finalement, la découverte d’un foramen ovale perméable est fréquente chez les migraineux, mais, sauf exception, ne justifie pas une fermeture par voie endovasculaire.
Figure 100 : Exemple de migraine avec comorbidités : adaptations du traitement
Nous avons déjà signalé que les différents traitements antimigraineux, que ce soit pour la crise ou pour la prévention, n’ont que rarement été comparés directement entre eux dans les essais cliniques. Scientifiquement parlant, on ne peut dès lors prétendre, sans risque de se tromper, que l’un est supérieur à l’autre.
Il est néanmoins possible d’avoir une idée de leur efficacité et de leur tolérabilité respectives en calculant le « nombre de patients qu’il faut traiter pour voir un effet thérapeutique » (NNT-number-needed-to-treat : 1/différence entre le % de réponse à l’antimigraineux et le % de réponse au placebo, c’est-à-dire le gain thérapeutique), et de leur nocivité en calculant le « nombre de patients qu’il faut traiter pour voir un effet secondaire » (NNH-number-needed-to-harm : 1/différence entre le % d’effets secondaires de l’antimigraineux et le % d’effets secondaires du placebo). Ces calculs doivent être pris avec une certaine réserve, car l’effet placebo varie fortement suivant le protocole d’étude, l’investigateur et le mode d’administration du traitement.
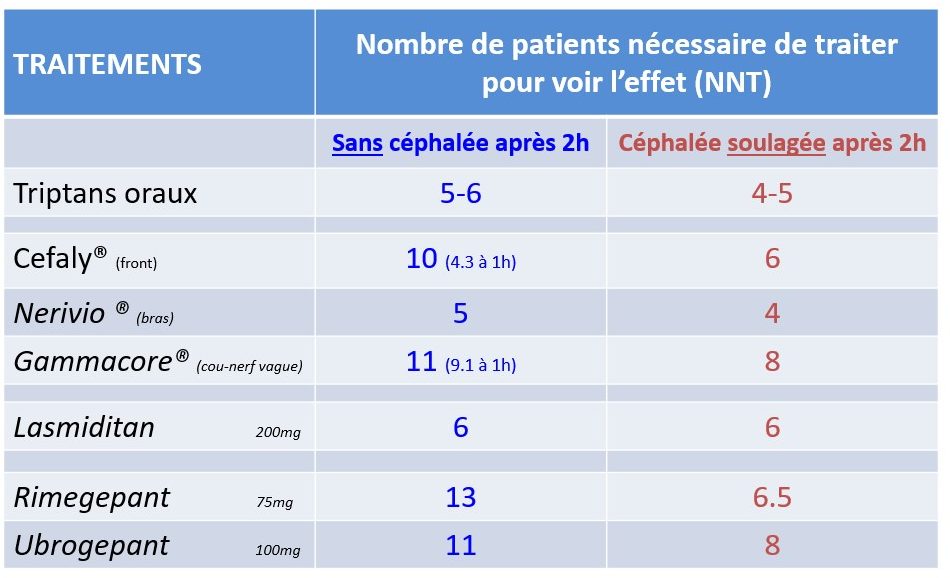
En gardant cette réserve à l’esprit, on constate dans la figure 101 que les triptans sont parmi les traitements les plus efficaces de la crise, égalés seulement par le stimulateur brachial Nerivio® pour lequel il n’y a que deux études américaines. Ils ne sont pas supplantés par les nouvelles molécules comme les ditans et les gépants, dont le principal avantage est de ne pas avoir d’effet vasculaire.
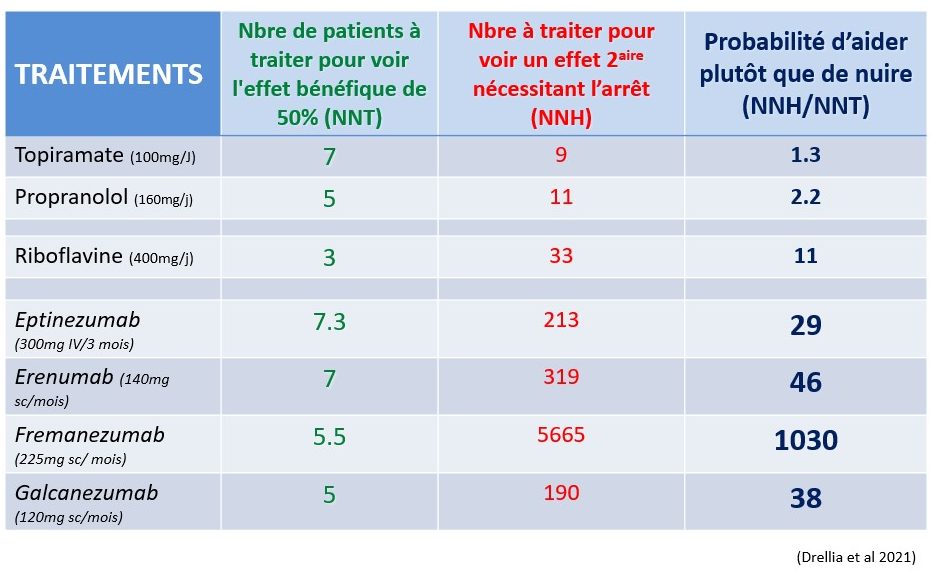
Pour la prévention de la migraine épisodique (voy. Fig. 102), les scores thérapeutiques des différents traitements sont fort proches, si l’on excepte les gépants qui sont moins efficaces.
Il faut savoir que l’étude de la riboflavine (vitamine qui ne rapporte pas d’argent) a été réalisée sur 55 patients (Schoenen et al., 1998), alors que les essais cliniques du topiramate et des Ac monoclonaux anti-CGRP/réc qui sont sponsorisés par de grandes multinationales pharmaceutiques et rapportent beaucoup d’argent, comportent respectivement des centaines et des milliers de sujets. Le principal avantage des Ac monoclonaux par rapport au topiramate est leur tolérabilité nettement supérieure.
Si on considère la migraine chronique, les Ac monoclonaux anti-CGRP/réc se démarquent plus nettement des autres traitements par une efficacité supérieure (voy. Fig. 84).

